文/記者王蔚
根據世界衛生組織(WHO)資料,肺癌是全世界癌症相關死亡的首要原因,男性和女性的死亡率均為最高。多年來肺癌研究領域努力攻克一個重大挑戰:為何在從未吸煙而罹患肺癌的人群中,亞裔最突出,特別是亞裔女性。史丹福大學本月舉辦的一場國際肺癌高峰會,正是聚焦對非吸煙肺癌病患的最新研究和治療進展。
為期兩天的高峰會3月10日至11日在史丹福大學召開,主辦方為「史大亞裔健康研究與教育中心」(CARE),在高峰會上匯聚了美國和台灣等地臨床和研究領域的領導人物,分享最新的研究證據、新興發現以及目前的肺癌篩檢實踐。
高峰會聯合主席由史大心胸外科助理教授、史大肺癌篩檢診所外科主任呂秀碧(Natalie Lui)和史大醫學院腫瘤科主任、史大癌症研究所副所長Heather Wakelee共同擔任。主辦方指出,在從未吸煙的人群中,肺癌的發病情況呈現出對亞裔人群的顯著偏向性;多項研究表明,與其它族裔群體相比,非吸煙亞裔女性的肺癌發病率尤為突出。這一令人警惕的趨勢不僅提示了潛在的遺傳易感性,更突顯了開展創新性研究、制定臨床指南、完善公共衛生政策以及發起公眾宣傳活動等多管齊下努力的緊迫性,力求解決這一重大的健康領域不平等問題。
長期遭忽視 健康不平等
高峰會匯集了史丹佛大學的臨床醫生、研究人員,以及來自國內外的頂尖專家,共同深入探討「從未吸煙人群肺癌」這一領域不斷演變的現狀與趨勢。作為2025年首屆高峰會的延續與深化,本次大會匯集了腫瘤學、流行病學、放射學、呼吸病學及分子科學等領域的領導者。與會專家們分享了前沿的研究成果、新興的科學發現以及最新的篩檢實踐經驗,旨在共同製定一份協同一致的行動路線圖,從而消除健康不平等現象,並顯著改善這一長期以來被忽視的特定患者群體的治療成效。
三藩市加州大學醫學院(UCSF)流行病學與生物統計學教授Iona Cheng、戴維斯加大(UC Davis)血液學和腫瘤學教授Moon S. Chen、凱薩醫療集團北加健康系統科學副教授Lori C. Sakoda等人介紹了幾項重要發現:亞裔女性從不吸煙肺癌是一種特殊疾病類型,EGFR突變最常見,腺癌為主要腫瘤型態,移民與語言能力可能影響患肺癌的風險,環境與社會因素可能起到重要作用。亞裔從不吸煙者肺癌發生率約為其他族群的2倍,原因尚未完全清楚。
這些研究對象的來源地,76%是三藩市灣區,15%是洛杉磯外地區,9%是洛杉磯。有518肺癌病例+696對照組,專家收集唾液、腫瘤組織與問卷資料,分析基因、環境暴露、社會因素,包括居住歷史、空氣污染、二手煙、烹飪油煙等。病例多為華裔、菲律賓裔、越南裔女性。88%為外國出生,年齡多集中於50-70歲以上。英語能力較低者風險較高(病例 52%),大學畢業與未畢業風險相似。初步分析顯示 ,二手煙與油煙可能增加風險,但在控制教育、收入等因素後關聯減弱。最常見基因突變是EGFR(35%),腫瘤類型以肺腺癌為主。約1/3早期發現,約40%為晚期。
在北加州醫療系統資料中,約15.5%肺癌患者從不吸煙,比例較高的族群是:女性、亞裔 / 太平洋島民。
專家們表示,未來將建立2萬5,000人的亞裔女性前瞻性世代研究,進一步找出基因與環境風險因素。
機器人輔助手術應用漸廣
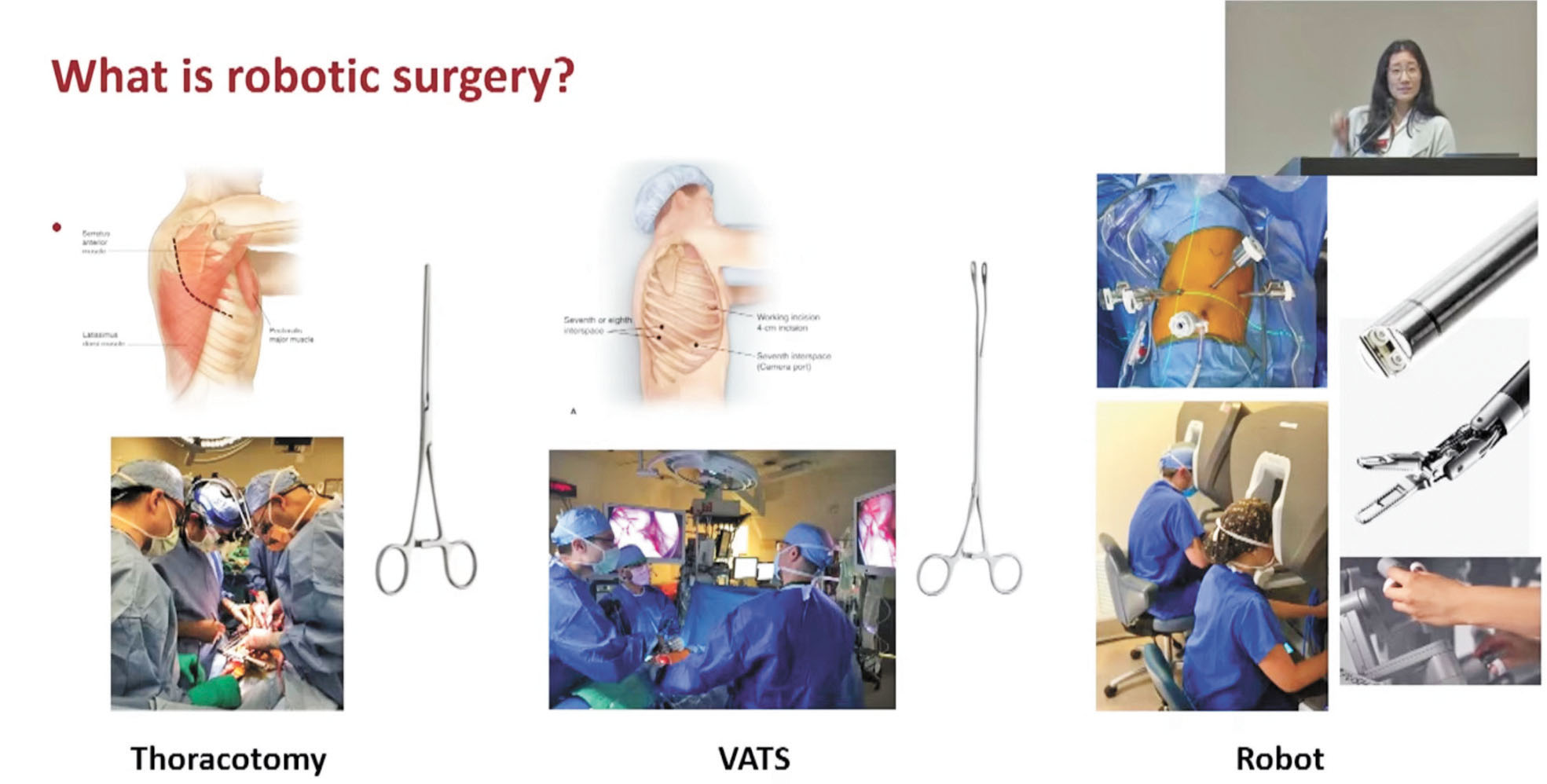
呂秀碧介紹了史大醫院肺部手術的發展,特別聚焦機器人輔助手術的興起。她通過視頻演示,詳解第四代機器人手術在肺葉切除術(lobectomy)、肺段切除術(segmentectomy)和楔形切除術(wedge resection)等程序中的廣泛應用。機器人手術在過去十年快速增長,在美國已成為肺葉切除術的最主要方法,尤其在亞肺葉切除術中更為明。
她指出,比傳統手術更具明顯優勢的是,機器人手術透過端口插入儀器,由機器人握持攝像頭和工具,醫生坐在控制台前操作,具有靈活的腕式儀器,能模擬手部動作。呂秀碧及團隊正致力於開發亞肺葉切除術、腫瘤定位技術和機器人手術進展。
台灣國立台灣大學醫學院教授、該校前校長楊泮池介紹了台灣在肺癌研究治療領域取得的成果。
他指出,非吸煙肺癌已成為全球新興健康威脅,尤其在亞洲,與吸煙相關的肺癌不同。非吸煙肺癌超過結腸癌死亡率。估計25-30%的肺癌患者無吸煙史,亞洲佔全球肺癌病例及死亡的63%,女性肺癌發生率近年超越男性。
非吸煙肺癌 成健康新威脅
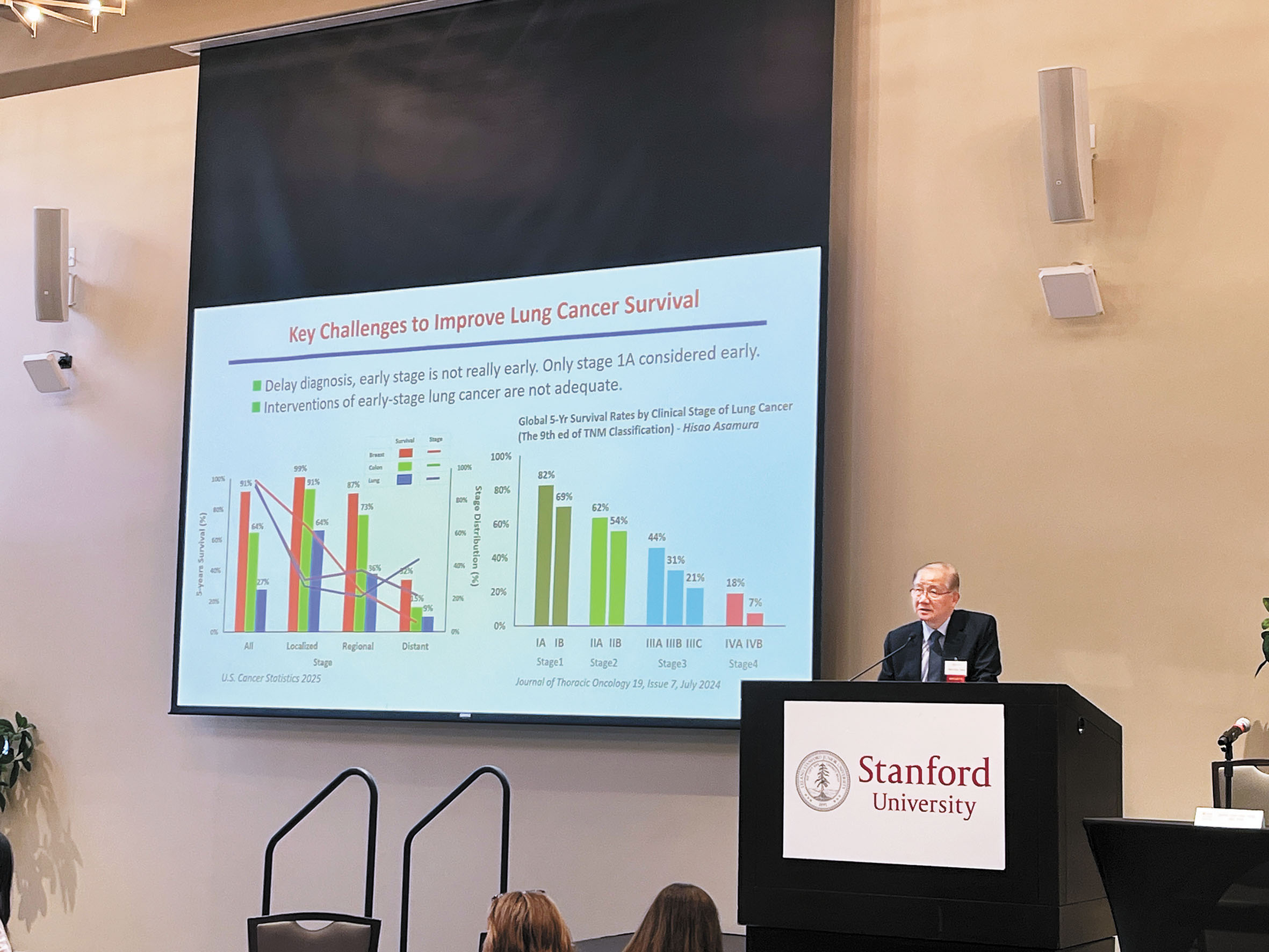
美國肺癌五年存活率僅27%,遠低於乳癌(91%)及結腸癌(64%)。全球數據顯示第一期A肺癌五年存活率僅82%,顯示早期診斷不足,需改善早期篩檢。
在台灣,肺癌是男女癌症死亡首要原因,但三分之二患者無吸煙史,女性患者94%無吸煙史。晚期(三、四期)佔60%以上。吸煙僅佔男性肺癌27%,女性低於5%。
亞洲與白種人肺癌驅動基因突變不同,亞洲EGFR突變率高(尤其重度吸煙者仍有46%),而白種人KRAS突變較常見。風險因素,內生性包括家族史、基因易感性(特定SNP)、女性及亞洲種族;外生性主要為空氣污染(PM2.5為一級致癌物),台灣研究顯示高污染地區肺癌發生率較高。加拿大研究指出非吸煙肺癌患者多為女性亞裔,有高PM2.5暴露的情況。
非吸煙肺癌成長緩慢,可能需10年演變為惡性,但有些快速進展。楊泮池以案例顯示,未及時移除的結節導致晚期轉移及死亡。若早期篩檢,可避免悲劇。
楊泮池強調非吸煙者肺癌篩檢的必要性。台灣每兩年提供低劑量CT篩檢,著重非吸煙男女。
這場史丹福大學國際肺癌高峰會匯聚國內外頂級專家,聚焦非吸煙人群肺癌的最新研究和治療進展,探討亞裔非吸煙人群肺癌高發的原因。
會議期間,來自台灣的兩位肺癌專家分享了台灣在非吸煙人群肺癌的早期篩查、診斷、治療等方面的經驗和數據,對在美華人具有啟發和參考價值。
兩位專家分別是台灣國立台灣大學醫學院教授、該校前校長楊泮池,以及台灣大學副校長、腫瘤醫學研究所教授楊志新。
台灣專家談根源 基因最主要
多年來肺癌研究領域面臨的一個重大挑戰是,為何非吸煙人群的肺癌發病率在上升?為何其中亞裔佔比最高而且女性最突出?
楊志新告訴本報記者,導致亞裔非吸煙肺癌(尤其是肺腺癌)最主要根源是基因因素,東亞人群(華人、日、韓、菲律賓、越南、馬來西亞、泰國等)天生基因易感性最高。
無論住在東亞任何國家,或移民美國多年,風險都明顯高於其他族群;亞裔女性的風險更高。目前對這些癥結的根本機制尚未完全破解,但已確認基因是核心,還有一些促進因素(Promoting Factors)正在逐一研究。
楊泮池和楊志新都指出,家族史呈現非常強的正相關影響,有家族史的人數與風險係數關聯很大,1人得肺癌 → 風險稍高,2人 → 更高,3人→ 更高很多,4人以上 → 極高。亞裔+家族史=風險疊加最高。
楊泮池說,母系影響明顯大於父系(統計結果),但父系仍有一定影響,並非100%母系遺傳。
華人民間常有一些迷思,如炒菜油煙可能是致癌因素。兩位專家指出,早期研究顯示炒菜油煙只有「一點點」關聯,最新研究證實影響不大。
環境污染(PM2.5)的確會促進肺癌發生,污染嚴重地區比例明顯增加。但目前只能測PM2.5總量,無法精準指出裡面哪種具體成分(硝基多環芳香烴、亞硝胺等)才是主因。最關鍵仍是遺傳和基因因素,污染屬於「促進」而非根本原因。
楊泮池認為,女性對環境致癌物(PM2.5、亞硝胺)更易感,可能與DNA修復能力及解毒酶有關。他指出,非吸煙肺癌在亞洲(尤其女性)是「新興流行病」,需發展不同於西方(重度吸煙者)的篩檢策略。
史大高峰會上專家一致認為,早期篩查是應對非吸煙人群肺癌的有效方法。楊泮池和楊志新給華人的建議是,無家族史普通人:女性40歲、男性45歲可做一次低劑量電腦斷層(LDCT)檢查,之後每2年一次。台灣已全面實施此模式,檢出率約1%,值得早做。
美國醫療保險通常並不報銷無家族史普通人的LDCT檢查,楊志新建議,如有需要和擔心,可主動自費檢查。早期發現能大幅提高治癒率。
楊志新說,一旦檢查發現結節,任何大小(甚至2-3mm)都要找胸腔科或腫瘤科醫師判讀,絕對不要自己看報告猜測。超過1公分+實心成分,癌症機會高,建議盡快切除。純磨玻璃結節(GGO)可先觀察,等變大或出現實心成分再處理,有實心成分者,癌症風險明顯升高。
他還指出,免疫治療(Immune therapy)已經是現成療法,但目前它對非吸煙肺癌的效果不如吸煙型肺癌顯著。